В последние годы все чаще в литературе стали появляться публикации о роли хламидийной инфекции при ЛОР-патологии, достаточно активно изучаются патогенез и клиническая симптоматика хламидийных поражений глотки, носа и околоносовых пазух [1–5]. Наличие хламидийной инфекции в слизистых оболочках носа и глотки предопределяет склонность и к более частому возникновению хронической ЛОР-патологии [6, 7]. Существуют 2 формы респираторного хламидиоза: легочная и внелегочная. Клинические проявления легочной формы очень похожи на острое респираторное заболевание, обструктивный ларинготрахеит, бронхит, бронхиальную астму, пневмонию. Она является более осложненной и опасной формой заболевания, при которой поражаются альвеолы легких, бронхи, то есть вся дыхательная система. Возбудителями могут быть как Chlamydia trachomatis, так и Chlamydophila рneumoniae. Внелегочная форма включает лимфаденит, реактивный артрит, конъюнктивит, пиелонефрит [8].
К сожалению, исследования главным образом проводятся в группах больных, обратившихся за медицинской помощью, и не распространяются на остальные популяции. Кроме этого, они немногочисленны и в основном ограничиваются изучением частоты выявления хламидий при разной ЛОР-патологии и клинических проявлений хламидиоза. В связи с этим цель настоящего исследования состояла в определении распространенности и частоты ЛОР-патологии у больных с выявленной хламидийной инфекцией в разных популяциях.
Материалы и методы
В исследовании приняли участие 1329 человек городского организованного населения (846 детей и 483 взрослых) и 498 пациентов (246 детей и 252 взрослых) с заболеваниями верхнего отдела респираторного тракта, находящихся на стационарном или амбулаторном лечении в ЛОР-отделении ФГБНУ «Научно-исследовательский институт медицинских проблем Севера». Возраст участников – от 3 до 60 лет включительно.
Из 246 детей острый гнойный верхнечелюстной синусит был у 58, обострение хронического аденоидита – у 169, гипертрофия носоглоточной миндалины – у 19. Среди 252 взрослых пациентов острый гнойный верхнечелюстной синусит был у 60, обострение хронического гнойного верхнечелюстного синусита – у 91 и различные формы хронического ринита – у 101. Основную и контрольную группы пациентов с разными заболеваниями формировали методом последовательного накопления численности участников до получения статистически значимых различий по такому признаку, как наличие или отсутствие хламидийной инфекции. Сравниваемые группы были сопоставимы по полу и возрасту.
Лабораторные методы исследования включали идентификацию 2 видов хламидий: Chlamydia trachomatis и Chlamydophila pneumoniae. Верификацию хламидийной инфекции у всех больных осуществляли, одновременно используя 3 теста: прямого иммунофлюоресцентного анализа (РИФ – для выявления антигенов хламидий), полимеразной цепной реакции (ПЦР – для выявления ДНК хламидий) и иммуноферментного анализа (ИФА – для выявления противохламидийных антител). РИФ проводили с использованием тест-системы «ХламиСлайд» (ООО «Галарт-Диагностикум», Москва), для ПЦР использовали тест-системы «ВекторХлами-ДНК-амли» (ЗАО «Вектор-Бест», Новосибирск). Материалом для верификации антигенов хламидий являлись мазки-соскобы со слизистой оболочки глотки, среднего и общего носовых ходов. Забор мазков со слизистой оболочки носа осуществлялся утром и натощак в нескольких точках с помощью разработанного нами зонда для отбора проб на хламидиоз со слизистой оболочки полости носа и глотки. Материалом для ИФА служила венозная кровь в объеме 2,5–3,0 мл. С целью определения специфических антител IgM и IgG к Chlamydia trachomatis и IgA и IgG – к Chlamydophila pneumoniae в сыворотке крови применяли метод ИФА с использованием иммуноферментных тест-системы «ХламиБест-стрип» (ЗАО «Вектор-Бест», Новосибирск).
Для изучения частоты выявления хламидийной инфекции у городского организованного населения обследовано 1329 человек, из них 846 детей и 483 взрослых лиц. Формирование отдельных выборок организованного населения осуществляли по списочным составам детских и взрослых коллективов учреждений (отклик – от 84,1 до 89,5%). Репрезентативный объем групп определяли по методике В.И. Паниотто [9]. По полу и возрасту выборочные совокупности, сформированные по признаку наличия или отсутствия респираторного хламидиоза, были сопоставимыми. Хламидийное инфицирование у всех организованных лиц было подтверждено методом прямой РИФ.
Для описания бинауральных признаков вычисляли их относительные частоты и 95% доверительный интервал (95% ДИ). Значимость различий относительных показателей оценивали с помощью t-критерия Стьюдента, точного критерия Фишера и критерия χ2. За максимально приемлемую вероятность ошибки 1-го рода была принята величина р ≤ 0,05.
Результаты
Комплексное лабораторное исследование выявило высокую частоту хламидийной инфекции у детей: у 28 (48,3%; 95% ДИ 36,6–61,1) детей с острым верхнечелюстным синуситом, у 46 (27,2%; 95% ДИ 20,8–34,2) детей с обострением хронического аденоидита и у 9 (47,4%; 95% ДИ 25,9–69,3) детей с гипертрофией носоглоточной миндалины.
Хламидийная инфекция была активной у всех детей с острым верхнечелюстным синуситом, что подтвердили повышенные титры противохламидийных антител IgМ и/или IgА; у 16,6% (95% ДИ 8,7–26,5) детей была повышена и концентрация IgG. У детей с обострением хронического аденоидита повышенные титры противохламидийных антител IgА и IgG имели место в 64,8% случаев (95% ДИ 56,4–72,9), с гипертрофией носоглоточной миндалины – в 66,5% (95% ДИ 59,3–73,3).
Несколько реже хламидии идентифицировали у взрослых: у 23 (38,3%; 95% ДИ 26,5–50,9) больных острым гнойным верхнечелюстным синуситом, у 30 (33,0%; 95% ДИ 23,6–42,9) больных с обострением хронического гнойного верхнечелюстного синусита и у 41(40,6%; 95% ДИ 31,3–50,3) больного разными формами хронического ринита. Среди взрослых повышенные титры противохламидийных антител IgМ, IgА и IgG определяли у 93,5% (95% ДИ 84,6–98,7) больных острым гнойным верхнечелюстным синуситом, антител IgА и IgG – у 81,8% (95% ДИ 73,1–89,1) больных с обострением хронического гнойного верхнечелюстного синусита и у 77,1% (95% ДИ 69,1–84,2) больных разными формами хронического ринита.
Среди верифицированных видов хламидий доминировала Chlamydophila pneumoniae, доля которой в зависимости от нозологии превышала долю Chlamydia trachomatis у детей в 1,5 раза и более, у взрослых – в 2 раза и более. Среди детей с гипертрофией носоглоточной миндалины хламидии существенно чаще выявляли у дошкольников (60,5%), чем у школьников 7–17 лет (39,0%; р = 0,01), а также у взрослых с обострением хронического верхнечелюстного синусита старше 30 лет (57,1%), чем у лиц в возрасте 18–29 лет (17,0%; р < 0,001).
Из 846 детей, посещающих организованные коллективы, хламидийная инфекция была обнаружена у 120 (14,2%; 95% ДИ 11,9–16,6). С учетом возрастного распределения городского населения Российской Федерации стандартизированный показатель был ниже и составил 12,9%. В виде моноинфекции Chlamydophila pneumoniae диагностировали у 8,5% детей (95% ДИ 6,7–10,5), Chlamydia trachomatis – у 2,4% (95% ДИ 1,4–3,5) детей. Одновременное наличие двух видов хламидий было зафиксировано в 3,3% (95% ДИ 2,2–4,6) случаев. В структуре идентифицированных видов доля хламидофильной инфекции в 2 раза превышала долю Chlamydia trachomatis (67,6% против 32,4%), ее диагностировали у 11,8% детей, тогда как Chlamydia trachomatis – у 5,7% детей. Инфицированность хламидиями слизистой оболочки верхнего отдела респираторного тракта зависела от возраста ребенка. Больше всего зараженных детей выявили в дошкольном возрасте – 24,8% (95% ДИ 17,5–32,8). Значительно реже хламидии определяли у детей младшего школьного возраста – в 14,7% (95% ДИ 11,7–17,9) случаев, еще реже – у старших школьников – в 7,7% (95% ДИ 4,6–11,4) случаев. У детей дошкольного и младшего школьного возраста, так же как в совокупной детской группе, Chlamydophila pneumoniae верифицировали существенно чаще, чем Chlamydia trachomatis: соответственно в 20,7 и 12,8% случаев против 8,3 и 6,1% (р = 0,01), тогда как у детей 12–17 лет различий в частоте идентификации Chlamydophila pneumoniae (5,1%) и Chlamydia trachomatis (3,4%) получено не было (р = 0,4). Существование половых особенностей в инфицированности хламидиями детей разных возрастных групп не доказано.
У детей с идентифицированными хламидиями диагностировали значительно больше заболеваний по сравнению с детьми, у которых наличие инфекции подтверждено не было (р < 0,001; табл.1).
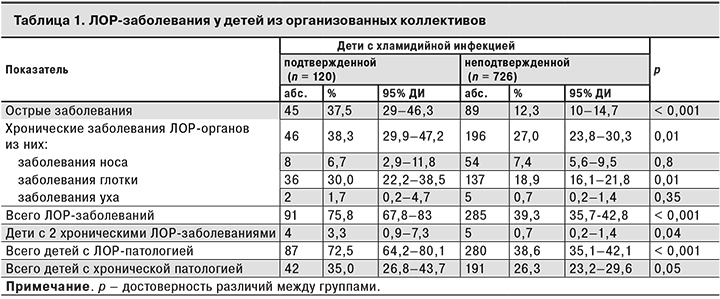
При этом отмечен более высокий уровень как острых заболеваний (37,5% против 12,3%; р < 0,001), так и хронической патологии (35,0% против 26,3%; р = 0,05). Более высокая частота острых заболеваний на разных стадиях воспалительного процесса у детей с хламидийной инфекцией была обусловлена превалированием ринофарингита (31,0% против 9,6%; р < 0,001) и ринита (6,7% против 2,6%; р = 0,04). В структуре хронической ЛОР-патологии преобладали заболевания глотки, такие как аденоидит (11,7% против 4,8%; р = 0,01) и гипертрофия небных миндалин (8,3% против 2,2%; р = 0,004).
Уровень общей ЛОР-патологии у инфицированных хламидиями детей был выше во всех возрастных группах за счет более высокого уровня заболеваемости такими острыми заболеваниями, как ринофарингит у дошкольников и младших школьников (16,7–36,1% против 2,2–11,9%) и ринит у старших школьников (11,1% против 1,4%). Кроме того, у последних чаще диагностировали и хроническую патологию глотки (27,3% против 11,1%).
Хламидийное инфицирование слизистой оболочки верхнего отдела респираторного тракта среди организованного взрослого трудоспособного населения было обнаружено в 11,0% (95% ДИ 8,3–13,9) случаев. Стандартизированный показатель составил 10,4%. В виде моноинфекции Chlamydophila pneumoniae диагностировали у 5,6% (95% ДИ 3,7–7,8) обследованных, Chlamydia trachomatis – у 3,1% (95% ДИ 1,7–4,8). Хламидийная микст-инфекция встречалась в 2,3% (95% ДИ 1,1–3,8) случаев. В структуре хламидий доля Chlamydophila pneumoniae почти в 1,5 раза превышала долю Chlamydia trachomatis и составила 59,4%. Мы не выявили зависимости частоты инфицирования от возраста: в группе лиц 18–29 и 30–60 лет показатели составили 12,7 и 9,5% соответственно (р = 0,3), но микстинфицирование существенно чаще отмечали у лиц в возрасте до 30 лет. Среди инфицированных женщин было больше, чем мужчины (15,1 и 7,9% соответственно; р = 0,01) за счет моноинфицирования Chlamydia trachomatis (4,9 и 1,8%).
У взрослых с выявленной хламидийной инфекцией (как у детей) ЛОР-патологию диагностировали чаще, чем у неинфицированных (табл. 2).
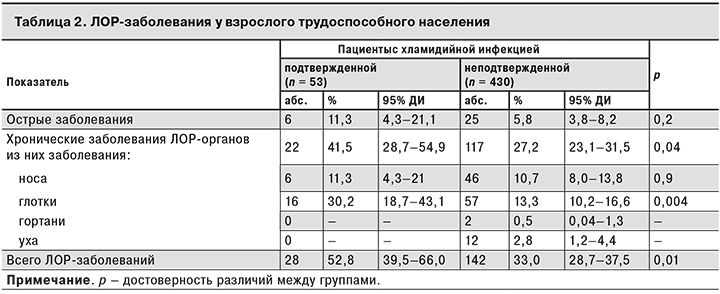
В структуре ЛОР-патологии преобладали хронические заболевания глотки, в частности, хронический тонзиллит (11,3 и 2,8%; р = 0,02).
Особенностью выявления ЛОР-патологии у лиц, инфицированных хламидиями, по сравнению с неинфицированными, помимо большего общего числа ЛОР-заболеваний в возрастных группах 18–29 и 30–60 лет (52,0–53,6 и 32,6–33,3% соответственно), были более высокие показатели хронической патологии в группе 30 лет и старше (р = 0,04) за счет заболеваний глотки (40,0 и 15,6%; р = 0,01), в частности, тонзиллита (12,0 и 2,1%; р = 0,05).
У 27,5% детей и у 47,2% взрослых с идентифицированными антигенами хламидий видимой патологии со стороны ЛОР-органов обнаружено не было. Отсутствие клинической симптоматики при реальном наличии хламидий может быть обусловлено развитием персистирующей инфекции, с трудом поддающейся лабораторной диагностике, вероятностью транзиторного носительства инфекции или получением ложноположительного результата лабораторного теста.
Обсуждение
С начала 90-х годов хламидийная инфекция как этиологический фактор возникновения заболеваний верхних отделов дыхательных путей все чаще стала привлекать внимание российских и зарубежных ученых. К сожалению, эти исследования фокусировались в основном на группе лиц, обратившихся за медицинской помощью, и не распространялись на популяцию в целом. Кроме того, что они немногочисленны, фрагментарны, их методологическое обеспечение не всегда соответствовало современным требованиям, а результаты исследований при сравнительном анализировании зачастую имеют противоречивый и неоднозначный характер. На это указывает большой диапазон частоты выявления хламидийной инфекции при ЛОР-патологии – от 7 до 74,4% [10–12]. Значительную вариабельность показателей можно объяснить различной организацией проводимых исследований, использованием разных методов диагностики, отсутствием стандартизированного метода забора клинического материала. Поэтому проводить детальный научный анализ полученных нами результатов с представленными в литературных источниках данными затруднительно, кроме того. мы не встречали в научных статьях информации о встречаемости патологии ЛОР-органов у лиц с идентифицированной хламидийной инфекцией.
Заключение
Результаты проведенного исследования показали высокий уровень выявления хламидийной инфекции слизистой оболочки верхнего отдела респираторного тракта у больных с различной патологией носа, околоносовых пазух и носоглотки (27,3–48,3% случаев у детей и 33,0–40,6% случаев у взрослых), а также среди организованного населения (14,2 и 11,0% соответственно).
У детей частота наличия хламидийной инфекции с возрастом уменьшалась от 24,8% у дошкольников до 7,7% у детей старшего школьного возраста. В отличие от старших школьников, у которых Chlamydophila pneumoniae и Chlamydia trachomatis выявляли с одинаковой частотой, дошкольники и младшие школьники чаще были инфицированы хламидофилами. У взрослых, независимо от возраста, преобладала Chlamydophila pneumoniae, а одновременное наличие Chlamydophila pneumoniae и Chlamydia trachomatis существенно чаще выявляли у лиц в возрасте до 30 лет. Хламидии чаще обнаруживали у женщин за счет моноинфицирования Chlamydia trachomatis.
У инфицированного хламидиями организованного населения по сравнению с лицами, у которых последние не верифицированы, было диагностировано гораздо большее число оториноларингологических заболеваний среди детей за счет аденоидита и гипертрофии небных миндалин, у взрослых лиц за счет хронического тонзиллита.
Представленная информация о заболеваемости респираторным хламидиозом может составить основу для объективного планирования медицинской помощи, будет способствовать повышению эффективности лечебно-диагностических и лечебно-профилактических мероприятий, проводимых врачами разного профиля (оториноларингологами, терапевтами, педиатрами, врачам общей практики, инфекционистами и др.).



