По оценкам ЮНЭЙДС – объединённой программы ООН по ВИЧ/СПИДу (Joint United Nations Programme on HIV/AIDS, сокращенно UNAIDS) – в регионе Восточной Европы и Центральной Азии (ВЕЦА) на 2017 г. проживало около 1,4 (1,3–1,6) млн человек, инфицированных ВИЧ. Несмотря на предпринимаемые меры, ежегодное число новых случаев в регионе не снижается: в 2017 г. оно составило 130 000 человек. По современным данным, специфическое лечение – антиретровирусную терапию (АРТ) – следует предлагать людям, живущим с ВИЧ, как можно раньше после установления диагноза. При этом в регионе ВЕЦА, по данным ЮНЭЙДС, охват лечением составил только 28% (22–32%). Важнейшим условием своевременного предоставления пациентам комплексной помощи и лечения ВИЧ-инфекции является формирование приверженности диспансерному наблюдению и лечению заболевания [1].
Проблемы, препятствующие получению пациентами услуг в контексте ВИЧ-инфекции, могут быть связаны не только с состоянием физического здоровья, но и с социальной неустроенностью, особенностями психического состояния. Поэтому вероятные риски нарушения приверженности, как правило, носят мультимодальный характер [2].
Риски нарушения приверженности можно подразделить на следующие группы:
- медицинские риски, в том числе выявленные:
- до начала АРТ – клинические проявления, утяжеляющие состояние пациента, требующие лечения помимо приема антиретровирусных препаратов (вторичные заболевания, сопутствующие инфекционные или соматические заболевания);
- в процессе АРТ – побочные реакции; возможные трудности приема препаратов, связанные с кратностью приема и количеством таблеток;
- медико-биологические риски – состояния, связанные с зависимостью пациентов от психоактивных веществ (ПАВ), способные снизить приверженность АРТ или привести к ее самовольному прерыванию (злоупотребление наркотиками и/или алкоголем, состояние неустойчивой ремиссии зависимости от ПАВ);
- психологические риски – психологические проблемы, способные снизить приверженность АРТ у пациента или способствующие ее самовольному прерыванию (нарушение психологических механизмов самоотождествления и самооценки, общения, регуляции деятельности; аутостигматизация; чувство одиночества; тревожность; проявления депрессии; страхи, связанные с заболеванием и его лечением и т. д.);
- социальные риски – социальные проблемы, способные привести к нарушению приверженности АРТ или самовольному прерыванию терапии (утрата социальных связей; проблемы с жильем, с работой; материальные трудности; уход за детьми в период после родов; материальная и эмоциональная зависимость от партнера; пребывание в местах лишения свободы и т. д.);
- риски, связанные с нарушением коммуникации между врачом и пациентом – различные затруднения в общении врача и пациента, которые могут привести к недоверию, невыполнению врачебных рекомендаций, прекращению приема терапии пациентом. Недостаточно доверительное общение врача и пациента, дефициты коммуникации в диаде «врач–пациент» или, напротив, установление дружеских отношений с пациентом, выход общения за рамки профессионального поля могут являться рисками нарушения приверженности;
- риски, связанные с организационными сложностями получения АРТ – проблемы, обусловленные причинами объективного характера, в меньшей степени зависящими от самого пациента (отдаленность специализированного лечебно-профилактического учреждения (центра СПИД) от места проживания пациента, длительное время ожидания приема врача, совпадение времени работы ЛПУ с графиком трудовой занятости пациента, затруднения с транспортной доступностью и т. д.).
Выявление рисков нарушения приверженности наблюдению и лечению и дальнейшая работа по минимизации этих рисков являются неотъемлемой частью пациент-центрированного подхода в работе с пациентами, показавшего наилучший результат в «удержании» пациентов в системе оказания помощи при ВИЧ-инфекции1.
Цель исследования – изучение факторов риска нарушения приверженности лечению ВИЧ-инфекции у женщин из 4 стран СНГ, обратившихся в медицинские учреждения, оказывающие помощь в связи с ВИЧ.
Материалы и методы
Диагностику рисков нарушения приверженности в рамках настоящего исследования осуществляли методом анкетирования с помощью открытого вопроса-индикатора «Что или кто может помешать Вам регулярно принимать лекарства против ВИЧ? Напишите, пожалуйста».
Были опрошены женщины, живущие с ВИЧ, обратившиеся в период исследования в медицинские учреждения, оказывающие помощь в связи с ВИЧ-инфекцией, в 4 странах СНГ (Узбекистан, Киргизия, Беларусь, Армения).
Всего было проанализировано 380 анкет респонденток, проживающих в Узбекистане (202), Киргизии (84), Беларуси (50) и Армении (44).
Средний возраст опрошенных женщин составил 35,4 года: в Узбекистане – 33,5 года, в Кыргызстане – 37,1 года, в Беларуси – 36,5 года, в Армении – 37,8 года. 70% женщин имели среднее или среднее специальное образование, 10,4% окончили вузы, 9,1% заявили о незаконченном высшем образовании и еще 10,6% не окончили средней школы. Важно отметить, что 42,1% проанкетированных женщин работали, из них 7,1% – неполный рабочий день, 40,1% респонденток вели домашнее хозяйство.
Средний «стаж» жизни участниц исследования с диагнозом «ВИЧ-инфекция» составил 4,7 года, причем 42,6% женщин жили с ВИЧ 5 лет и более. При этом доля женщин, узнавших о диагнозе недавно (1 год и менее), составила в среднем 18,6%: в Узбекистане – 15,8%, в Кыргызстане и Беларуси – по 22%, в Армении – 20,4%.
Большинство женщин принимали АРТ: в Кыргызстане – 92%, в Беларуси – 93,8%, в Армении 97,7% и в Узбекистане – 79%.
Замужем (официальный/гражданский брак) были 66,1% женщин, на ВИЧ-негативный статус постоянного партнера указали 33,2% женщин, а 46,8% сообщили, что живут с ВИЧ-инфицированным партнером.
Долю каждого риска нарушения приверженности лечению в связи с ВИЧ-инфекцией определяли методом контент-анализа ответов с последующей обработкой данных в программе IBM SPSS Statistics (Version 22).
 Результаты
Результаты
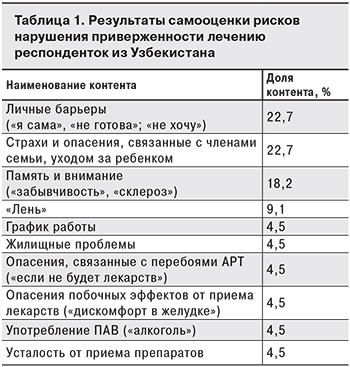
Результаты ранжирования категориальных понятий, которые использовали респондентки из Узбекистана для обозначения рисков нарушения приверженности лечению ВИЧ-инфекции, представлены в табл.1.
На вопрос о рисках ответили 193 женщины, 23 (11,7%) указали помехи приему препаратов АРТ. Одна участница опроса отметила наличие медико-биологических рисков (употребление алкоголя).
Среди недавно инфицированных женщин (1 год и менее) доля указавших на собственные риски неприверженности лечению достоверно не отличалась и составила 13,3%.
Результаты ранжирования категориальных понятий, которые использовали респондентки из Кыргызстана для обозначения рисков нарушения приверженности лечению ВИЧ-инфекции, представлены в табл. 2. Доля участниц опроса, указавших помехи приему препаратов АРТ, составила 24,4%, среди недавно инфицированных женщин – 22,2%.
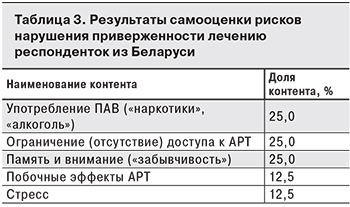
Структура рисков нарушения приверженности приему АРТ респонденток из Беларуси представлена в табл. 3. Доля участниц опроса, указавших помехи приему препаратов АРТ, составила 33,3%, среди женщин, имевших стаж жизни с ВИЧ менее 1 года, – 18,1%.
 В Армении доля участниц опроса, указавших помехи приему препаратов АРТ, составила 22,5%. Среди женщин, живущих с ВИЧ менее 1 года, отметили риски нарушения приверженности лечению 22,2%. Для самооценки рисков нарушения приверженности приему АРТ респондентки использовали следующие понятия:
В Армении доля участниц опроса, указавших помехи приему препаратов АРТ, составила 22,5%. Среди женщин, живущих с ВИЧ менее 1 года, отметили риски нарушения приверженности лечению 22,2%. Для самооценки рисков нарушения приверженности приему АРТ респондентки использовали следующие понятия:
- «память» и «внимание» – 27,3%;
- опасения побочных эффектов от лекарств («аллергия на лекарства», «побочные эффекты препаратов») – 27,3%;
- «стресс», «эмоции» – 18,2%;
- стоимость АРТ – 9,1%;
- личные барьеры («сама») – 9,1%.
Результаты проведенного качественного и количественного анализа выявили наличие различий самооценки рисков в странах-участницах исследования. Так, респондентки из Узбекистана и Кыргызстана указывали на риски, связанные с взаимоотношениями в семье, тогда как в анкетах, полученных из Беларуси и Армении, эти риски отсутствовали.
 Обращает на себя внимание тот факт, что причины неприверженности указала небольшая часть респонденток, максимально – в Беларуси (33,3%), минимально – в Узбекистане (11,7%). При этом только в группе респонденток из Беларуси прослеживалась разница в количестве участниц анкетирования, осознающих риски нарушения приверженности, в зависимости от продолжительности жизни с ВИЧ-инфекцией. Так, 85,7% участниц опроса, предъявивших риски нарушения приверженности, жили с ВИЧ-инфекцией более 1 года.
Обращает на себя внимание тот факт, что причины неприверженности указала небольшая часть респонденток, максимально – в Беларуси (33,3%), минимально – в Узбекистане (11,7%). При этом только в группе респонденток из Беларуси прослеживалась разница в количестве участниц анкетирования, осознающих риски нарушения приверженности, в зависимости от продолжительности жизни с ВИЧ-инфекцией. Так, 85,7% участниц опроса, предъявивших риски нарушения приверженности, жили с ВИЧ-инфекцией более 1 года.
Проведенное исследование позволило получить представление о ситуации, сложившейся в семье, в связи с терапией ВИЧ-инфекции. Так, ответ участницы опроса: «Супруг будет против, потому что мы здоровы» (Узбекистан) служит основанием для более подробного консультирования пациентки, выяснения наличия барьера приверженности в виде феномена отрицания ВИЧ-инфекции.
Ответ: «Не нуждаюсь в лекарствах, никто меня не заставляет» (Узбекистан) хотя и не содержит прямых указаний на риски нарушения приверженности, уточняет объем и структуру дальнейшего консультирования.
Респондентки из Кыргызстана при ответе на вопрос-индикатор употребляли слова, которые отражали эмоциональное отношение к обозначенной теме («боялась родных», «боюсь, что увидят родственники»). В подобных случаях при проведении консультирования необходимо акцентировать компонент эмоциональной поддержки.
Следует подчеркнуть, что прерывание ответа участниц опроса на полуслове негативно сказывается как на полноте получаемой информации, так и на качестве их дальнейшего контакта с представителями системы оказания медицинской помощи при ВИЧ-инфекции. Предоставление пациентке возможности закончить фразу: «Недавно вышла замуж, муж не знает о том, что у меня ВИЧ, лекарства пью, прячась от него, и его родня тоже не знает про болезнь, поэтому лекарства … (ответ прерывается)» упрочило бы доверительные отношения и способствовало повышению качества последующего консультирования по минимизации рисков нарушения приверженности.
По мнению части специалистов, выявление рисков нарушения приверженности занимает много времени и часто недостаточно информативно. Наше исследование показало, что использование метода анкетирования не требует больших временных затрат и дает важную информацию для работы по формированию и поддержанию приверженности. При этом мнения пациентов могут отличаться от представлений медработников о рисках нарушения приверженности. Интересные результаты мы получили при анкетировании медицинских специалистов стран СНГ, проводивших данное исследование в странах-участницах проекта «Снижение риска передачи ВИЧ от матери ребенку». Опрос был проведен в рамках установочного семинара по исследованию в 2016 г. Большинство специалистов (50%) выделили социальные и психологические риски нарушения приверженности как наиболее важные; 30% указали на риски, связанные с АРТ; 20% выделили риски, связанные с нарушением общения между врачом и пациентом. Мнения этих специалистов оказалось сходным с мнением их пациентов, что говорит о хороших коммуникативных навыках медработников и их квалификации. В то же время при опросе специалистов из тех же стран, участвующих в исследовании «Предотвращение распространения штаммов ВИЧ, резистентных к антиретровирусной терапии», когда большинство аудитории составляли работники лабораторий, имеющие меньший опыт общения с пациентами, мы получили другие результаты:
- 64,28% специалистов считали ведущими риски, связанные с количеством препаратов, кратностью приема, побочными действиями лекарств;
- социальные и психологические риски отметили только 28,57% специалистов;
- риски нарушения общения между врачом и пациентом по вопросам терапии ВИЧ-инфекции считали значимыми 7,15% респондентов.
При этом на практике мнение даже коммуникативно компетентного специалиста, непосредственно работающего с пациентами, не всегда совпадает с представлениями его пациентов относительно их рисков нарушения приверженности в контексте ВИЧ-инфекции. В этой ситуации целесообразно узнать мнение самого пациента, в том числе с помощью анкеты, содержащей открытый вопрос.
Следует отметить, что проведение анкетирования способствует реализации индивидуального подхода к консультированию, «инвентаризация» рисков не является самоцелью, а проясняет ситуацию и служит основой для дальнейших коммуникаций специалистов и пациентов. Так, получение ответов «только я сама», «я сама не готова принимать эти лекарства», «мое нежелание» переводит тему готовности к приему препаратов АРТ из области психологической абстракции в индивидуально значимую задачу, которая не может быть решена в рамках сугубо медицинской парадигмы и требует использования мотивационных технологий.
Существенное значение имеет и интерпретация полученных результатов. Так, упоминание респондентами «стоимости лекарств», «перебоев с лекарствами», «ограничения доступа к лекарствам» может быть связано не столько с представлениями участниц опроса об организационных сложностях в связи с лечением, но и отражать эмоциональные проявления и реакции, свидетельствовать о психологической уязвимости пациенток. По-видимому, в данном случае целесообразно учитывать наличие гендерных особенностей рефлексии обстоятельств, связанных с ВИЧ-инфекцией.
Заключение
Впервые проведенное исследование самооценки рисков нарушения приверженности лечению продемонстрировало доступный практический инструмент, позволивший получить ценную информацию, работа с которой в перспективе способствует эффективной профилактике и лечению ВИЧ-инфекции.
Мультимодальность выявленных рисков нарушения приверженности лечению требует принятия и внедрения мультипрофессионального подхода для их минимизации.
Так, наличие медико-биологических рисков, связанных с употреблением наркотиков и алкоголя, обнаруженных в ответах респонденток из Беларуси, требует дополнительных усилий, в том числе организационных, по привлечению профильных специалистов, а также использования стратегии социального сопровождения.
* * *
Работа по исследованию проведена в рамках международного сотрудничества Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека Российской Федерации (Роспотбребнадзор) со странами Восточной Европы и Центральной Азии по вопросам противодействия распространению ВИЧ-инфекции в целях реализации мероприятий по оказанию помощи странам Восточной Европы и Центральной Азии в области профилактики, контроля и надзора за ВИЧ/СПИД и другими инфекционными болезнями на 2015–2018 гг.



