Клинико-эпидемиологические особенности туберкулеза (ТБ) и парентеральных вирусных гепатитов (ПВГ) обусловливают высокую актуальность этих инфекций на современном этапе, особенно при развитии сочетанных случаев этих инфекций1. Существующая система эпидемиологического надзора нуждается в усовершенствовании, в том числе за счет дополнения современной информацией о заболеваемости и смертности при этих инфекциях.
На фоне значительного осложнения эпидемической ситуации в стране по ТБ и ПВГ Правительство Российской Федерации приняло специальное Постановление № 715 от 01.12.20042, в соответствии с которым этим инфекциям (а также некоторым другим заболеваниям) был придан статус социально значимых, а меры по борьбе с ними приобрели особую важность. Согласно данным ВОЗ, в мире ежегодно заболевают ТБ свыше 10 млн человек. Высока и смертность от ТБ: например, в 2015 г. от него умерли 1,4 млн человек [1, 2].
Рост заболеваемости ПВГ происходит главным образом за счет хронических форм. По данным ВОЗ, в мире 257 млн человек страдают от хронического гепатита В (ХГВ) и 71 млн – от хронического гепатита С (ХГС). Ежегодно в мире вирусом ГВ инфицируются около 50 млн человек, при этом около 1,3 млн умирают от ГВ. Вирусом ГС инфицируются около 2 млн человек, около 400 000 умирают от этой инфекции [3].
В настоящее время многие заболевания утрачивают свой моноэтиологический характер, приобретая статус коморбидности, «сочетанной», «микст-инфекции», «смешанной инфекции», что приводит к несвоевременной этиологической диагностике, более тяжелому клиническому течению, трудностям терапии, неблагоприятным прогнозам. Сочетание этиологических агентов (бактерий, вирусов, простейших, грибов и пр.) могут быть самыми разнообразными [4–6].
Сочетание ТБ с ПВГ приобретает актуальность в связи с тем, что для лечения больных ТБ возникает необходимость частых и длительных парентеральных вмешательств, что может способствовать инфицированию вирусами ПВГ3 [7–9]. Наличие ПВГ у больных ТБ в 3–5 раз повышает риск патологии печени [9, 10], а при выявлении признаков активной репликации вирусов парентеральных гепатитов течение этих заболеваний утяжеляется, при этом замедляется регресс специфических изменений в легких, что определяет неблагоприятный прогноз и требует внесения существенных изменений в противотуберкулезную терапию [11].
Эпидемическое неблагополучие по хроническим парентеральным гепатитам и ТБ связано с изменениями социально-экономических условий, осложнившихся неконтролируемым ростом наркомании, токсикомании, алкоголизации населения. Эти предпосылки привели к активизации механизма передачи и развитию сочетанной патологии на фоне некоторого уменьшения объема и качества противотуберкулезных профилактических мероприятий.
Цель работы – выявление и оценка эпидемиологических особенностей сочетанной заболеваемости ТБ + ПВГ населения Москвы в период с 2009 по 2017 г.
Материалы и методы
В ходе исследования было проанализировано 276 574 регистрационных карт инфекционного больного, содержащихся в общегородской автоматизированной информационной системе Москвы – АИС «ОРУИБ» – путем сопоставления и поиска среди заболевших ТБ и всеми формами ПВГ идентичных персонифицированных данных [9].
Сравнительный анализ полученных данных проведен на основе статистических данных эпидемиологического отдела ФБУЗ «Центр гигиены и эпидемиологии в городе Москве», форм федерального статистического наблюдения № 2 «Сведения об инфекционных и паразитарных заболеваниях».
Для оценки значимости различий относительных величин рассчитывали ошибку достоверности (p) на основании критерия Стьюдента (t).
Результаты
Установлено, что число заболевших ТБ + ПВГ в Москве за период 2009–2017 гг. варьировало от 311 до 406 ежегодно (показатель заболеваемости составил от 3 до 3,7 на 100 тыс. населения соответственно), при этом каждый десятый заболевший ТБ был инфицирован вирусами ПВГ.
Последствия сочетанной инфекции чаще всего неблагоприятные, что оказывает негативное влияние на показатели летальности и тяжесть течения этих заболеваний. Кроме того, противотуберкулезные препараты являются одной из частых причин лекарственных поражений печени [6]. Соответственно лечение таких пациентов затруднено, течение болезни более продолжительное, больные достаточно долго могут являться источником инфекции, что представляет большую эпидемиологическую опасность для окружающих.
Анализ выявленных клинических форм ТБ у заболевших с сочетанной инфекцией (ТБ + ПВГ) в 2017 г. показал значительные отличия от заболевших только ТБ (p < 0,05). Так, у последних начальные и ограниченные формы болезни (очаговый ТБ и ТБ легких) выявляли в 1,6 раза чаще и в 1,5 раза чаще регистрировали инфильтративный ТБ. С другой стороны, у больных с сочетанной инфекцией чаще обнаруживали тяжелые и распространенные формы: генерализованный ТБ – в 5,8 раза, диссеминированный – в 2,6 раза (рис.1).
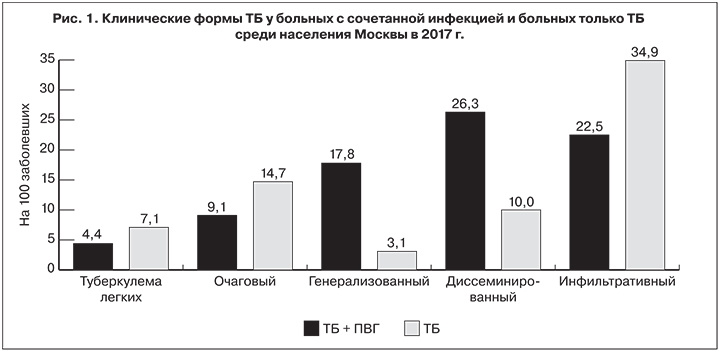
Тот факт, что в ряде случаев ТБ протекает тяжелее у лиц с сочетанием ТБ + ПВГ по сравнению с больными ТБ, не инфицированных вирусами ПВГ, возможно, связан с определенными нарушениями иммунной системы у этих больных.
Анализ смертности больных с сочетанными формами показал, что на протяжении всего исследуемого периода основной причиной смерти служил ТБ: среди всех причин смерти больных сочетанными инфекциями в разные годы его доля варьировала от 80% в 2010 г. до 60% в 2014 г., тогда как доля ГВ и ГС была гораздо меньше – от 21% в 2012 г. до от 0 в 2015 г. Такая ситуация, по всей вероятности, связана с тем, что ТБ по сравнению с ПВГ быстрее приводит к инвалидизации и является более «агрессивной» инфекцией. Другие причины, в том числе заболевания неинфекционной этиологии, выходящие за рамки данного исследования, в разные годы составляли от 0 до 36%.
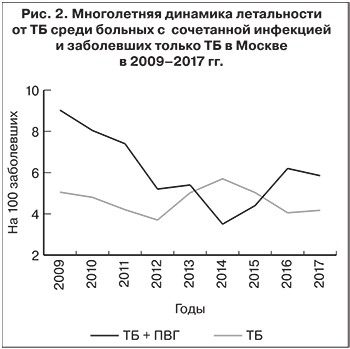 Показатель летальности у больных ТБ + ПВГ за исследуемый период варьировал от 3,5 в 2014 г. до 9,03 в 2009 г. (рис. 2). Превышение показателя летальности от ТБ у заболевших ТБ + ПВГ над показателями летальности у заболевших только ТБ в разные годы варьировало от 7,6 до 78,8% (p < 0,05). Из рис. 2 следует, что, в 2013 и 2015 гг. летальность от ТБ среди больных только ТБ была несколько выше, чем среди больных сочетанными формами (на 38,6 и 12,5% соответственно), однако статистически достоверных различий при этом не было отмечено.
Показатель летальности у больных ТБ + ПВГ за исследуемый период варьировал от 3,5 в 2014 г. до 9,03 в 2009 г. (рис. 2). Превышение показателя летальности от ТБ у заболевших ТБ + ПВГ над показателями летальности у заболевших только ТБ в разные годы варьировало от 7,6 до 78,8% (p < 0,05). Из рис. 2 следует, что, в 2013 и 2015 гг. летальность от ТБ среди больных только ТБ была несколько выше, чем среди больных сочетанными формами (на 38,6 и 12,5% соответственно), однако статистически достоверных различий при этом не было отмечено.
Динамика летальности от ТБ среди больных сочетанными формами носила двухфазный характер: до 2014 г. проявлялась выраженная тенденция к снижению (p < 0,05) со среднегодовым темпом убыли 16,3%, а начиная с 2015 г. летальность стала возрастать со среднегодовым приростом 34,5% и в 2017 г. стабилизировалась на уровне 5,8 на 100 больных ТБ + ПВГ. Средний показатель составил 6,11 на 100 больных ТБ + ПВГ.
В то же время летальность от ТБ среди больных с моноинфекцией не имела статистически значимой тенденции и в среднем оставалась на уровне 4,7 на 100 больных ТБ.
Полученные данные показывают, что заболевание ПВГ больных ТБ увеличивало риск смертельного исхода от ТБ в среднем на 32,0% (р < 0,05).
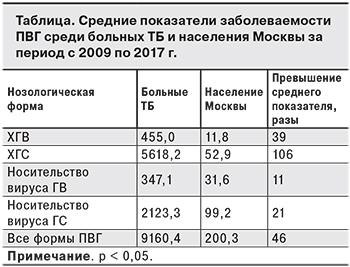 При анализе заболеваемости ХГВ среди больных ТБ за период с 2009 по 2017 г. было установлено, что ее показатели у больных ТБ + ПВГ в среднем были в 39 раз выше, чем среди совокупного населения (p < 0,05). В то же время заболеваемость ХГС среди больных ТБ по сравнению с таковой среди совокупного населения оказалась выше в 106 раз (см. таблицу).
При анализе заболеваемости ХГВ среди больных ТБ за период с 2009 по 2017 г. было установлено, что ее показатели у больных ТБ + ПВГ в среднем были в 39 раз выше, чем среди совокупного населения (p < 0,05). В то же время заболеваемость ХГС среди больных ТБ по сравнению с таковой среди совокупного населения оказалась выше в 106 раз (см. таблицу).
Показатели заболеваемости ХГС среди больных ТБ по сравнению с показателями при ХГВ были выше в 12,3 раз (p < 0,05), а среди совокупного населения – в 4,5 раза (p < 0,05). Эти результаты свидетельствуют о том, что для больных ТБ ХГС является достаточно серьезной проблемой.
Отмечен рост заболеваемости ХГВ среди совокупного населения (за исключением 2017 г.) со среднегодовым темпом прироста 8,7%. В 2017 г. по сравнению с 2016 г. снижение заболеваемости ХГВ составило 20,7%. Показатели заболеваемости ХГВ у больных ТБ характеризуются значительными колебаниями, однако в целом также имеют тенденцию к росту: средний ежегодный прирост составил 23,9% (рис. 3).
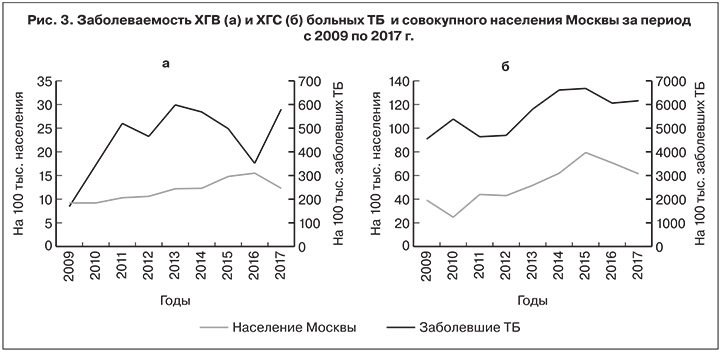
Динамика заболеваемости ХГС больных ТБ в Москве также имеет выраженную тенденцию к росту (p < 0,05). Максимальный показатель был зарегистрирован в 2015 г. и составил 6678,4 на 100 тыс. населения. Средний ежегодный темп прироста – 4,6%. Аналогичный показатель для ХГС среди совокупного населения составляет 10,3% (см. рис. 3).
Обращает на себя внимание однотипность кривых заболеваемости ХГС больных ТБ и совокупного населения, что свидетельствует об общих факторах распространения ХГС. Коэффициент корреляции показал сильную взаимосвязь двух сравниваемых явлений и составил 0,76.
В среднем носительство вирусов ГВ и ГС среди больных ТБ было выше в 11 и 21 раз соответственно по сравнению с аналогичными показателями совокупного населения Москвы (p < 0,05).
Кривые многолетней динамики заболеваемости как острыми, так и хроническими формами ГВ и ГС носят однотипный характер, что также свидетельствует об общих факторах распространения ПВГ среди сравниваемых контингентов. Коэффициент корреляции составил 0,87.
До 2013 г. отмечалась тенденция к росту заболеваемости ПВГ среди больных ТБ и совокупного населения Москвы, средний ежегодный прирост составлял для больных ТБ 16,5%, для совокупного населения –18,1%, что на 9,7% выше. С 2014 г. начался спад заболеваемости в обеих группах (p < 0,05). Среднее ежегодное снижение заболеваемости в период с 2014 по 2017 г. составило 5,6 и 9,4% соответственно.
Следует подчеркнуть, что случаи сочетанного заболевания острым ГВ и ТБ в 2009–2017 гг. практически не встречались (единичные случаи отмечены в 2009, 2010, 2012, 2013 и 2017 гг.). Аналогичная ситуация наблюдается и в отношении сочетания ГС и ТБ (единичные случаи зарегистрированы в 2009, 2010 и 2012 гг.). По всей вероятности, это обусловлено снижением заболеваемости острыми ГВ и ГС в целом среди населения до спорадических значений, соответственно и среди больных ТБ острые формы заболевания с каждым годом встречаются все реже.
Заключение
Впервые в Москве выявлена ежегодная сочетанная заболеваемость ТБ и ПВГ за период с 2009 по 2017 г. Ежегодно каждый десятый заболевший ТБ инфицируется вирусами ПВГ. Установлены динамика и тенденции заболеваемости основными нозологическими формами ПВГ в сочетании с ТБ. Выявлены некоторые негативные влияния сочетанного заболевания ПВГ + ТБ на прогноз заболевания этими инфекциями по сравнению с ТБ.
Среди больных ТБ в целом заболеваемость ПВГ была в 46 раз выше, чем среди совокупного населения. Установлена высокая корреляционная связь между заболеваемостью всеми клиническими формами ПВГ среди заболевших ТБ и совокупного населения.
Основной причиной смерти больных ТБ + ПВГ является ТБ (от 60 до 80% случаев). Установлено достоверное увеличение риска смертельного исхода от ТБ в среднем на 32,0% в группе больных ТБ, отягощенным ПВГ.
У больных ТБ + ПВГ чаще обнаруживали тяжелые и распространенные формы ТБ: генерализованный ТБ в 5,8 раза чаще, диссеминированный – в 2,6 раза. Больные с тяжелыми и распространенными клиническими формами ТБ могут представлять большую опасность для окружающих, так как чаще выделяют микобактерии в окружающую среду, увеличивая риск заражения окружающих.



