По данным ГБУЗ «Инфекционная клиническая больница № 2 Департамента здравоохранения города Москвы» (далее – ИКБ № 2), наблюдается рост заболеваемости генерализованной менингококковой инфекцией (МИ), вызванной N. meningitides серогруппы W (мкW), с 1% в 2011 г. до 34,1% – в 2018 г., что согласуется с показателями по Российской Федерации в целом за последние 8 лет [1]. Под нашим наблюдением находились 92 больных с ГМИ (90 взрослых и 2 детей) в возрасте от 3 до 62 лет, в том числе 51 мужчина и 39 женщин. В стационар с диагнозом «пневмония» поступили ребенок 3 лет и 65 (72,2%) взрослых пациентов. Комплексное обследование больных проводили при поступлении до начала антибиотикотерапии, на 2-й нед. лечения и перед выпиской из стационара. Пневмония как самостоятельная клиническая форма МИ не имеет специфических симптомов, обследование больных пневмонией на МИ не проводится, поэтому частота этой формы неизвестна. Академик В.И. Покровский и соавт. еще в 1973–1976 гг. указывали, что МИ клинически не отличима от пневмококковой инфекции и характеризуется острым началом, высокой лихорадкой и выраженной интоксикацией. Физикальные данные мало характерны, рентгенологически чаще выявляется крупноочаговая пневмония1,2. При МИ, вызванной менингококком серогрупп А, В и С (мкА, В и С) пневмония обычно развивается вторично (внутрибольничная пневмония)2.
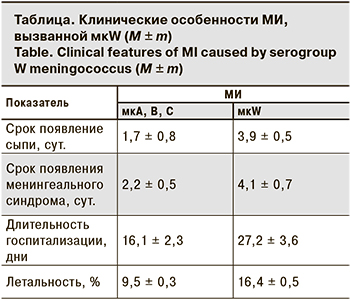 Во время роста заболеваемости МИ, вызванной мкW, охватившей РФ в последние годы [1, 2], клиницисты стали чаще наблюдать пневмонию как самостоятельную форму МИ [3–6]. При этом выявлен ряд клинико-патогенетических особенностей МИ, вызванной мкW, в частности, более тяжелое течение и высокая летальность, более поздние с момента подъема температуры появление сыпи и менингеального синдрома, более длительные сроки пребывания в стационаре [3–7] (см. таблицу).
Во время роста заболеваемости МИ, вызванной мкW, охватившей РФ в последние годы [1, 2], клиницисты стали чаще наблюдать пневмонию как самостоятельную форму МИ [3–6]. При этом выявлен ряд клинико-патогенетических особенностей МИ, вызванной мкW, в частности, более тяжелое течение и высокая летальность, более поздние с момента подъема температуры появление сыпи и менингеального синдрома, более длительные сроки пребывания в стационаре [3–7] (см. таблицу).
Приводим клинические наблюдения.
Клинический пример 1.
Больная А., 31 год, поступила в ИКБ № 2 1.10.2018. Заболела 26.09, когда появился кашель; лечилась самостоятельно. 29.09 сильная головная боль, рвота, боль в мышцах. Температуру не измеряла. Госпитализирована с подозрением на менингит.
При поступлении состояние средней тяжести, температура тела – 38,2 оС, сыпи нет. Сознание ясное, менингеальных симптомов нет. Слизистая оболочка глотки без воспалительных изменений. При аускультации легких отмечено жесткое дыхание, хрипов нет. ЧД – 18 в минуту, ЧСС – 80 ударов в минуту, АД – 90/60 мм рт. ст. Осмотр ЛОР-врача: острый серозный полисинусит, катаральный ларингит, воспалительных изменений слизистой оболочки ротоглотки нет.
Общий анализ крови: эритроциты – 3,11 х 109/л, Hb – 132 г/л, лейкоциты – 23,2 х 109/л, нейтрофилы – 96,4%, лимфоциты – 2,6%, моноциты – 0,9%, эозинофилы – 0,1%, тромбоциты – 190 тыс./мкл. При биохимическом исследовании крови выявлена полиферментемия: АЛТ – 130,8 Ед/л, АСТ –144,3 Ед/л, ЛДГ – 486 Ед/л.
Коагулограмма: АЧТВ – 60,4 с, ПТИ – 57,1%, фибриноген – 6,0 г/л. СМЖ: цитоз – 2 клетки/мкл, белок – 0,23 г/л, глюкоза – 3,26 ммоль/л; на 10 клеток – 7 лимфоцитов, 1 моноцит, 2 нейтрофила.
При бактериологическом исследовании из СМЖ выделена культура мкW. ПЦР СМЖ – ДНК мкW, микробная нагрузка 3,0 х 103 КОЕ/мл; в крови – ДНК мкW.
При рентгенологическом исследовании легких выявлена левосторонняя верхне- и нижнедолевая полисегментарная пневмония. Клинический диагноз: менингококковая инфекция. Левосторонняя пневмония.
Лечение: цефтриаксон 4,0 г внутривенно однократно в течение 10 сут. Температура через 3 сут. нормализовалась. Рентгенологически на 14-й день лечения пневмонии не выявлено. Выписана 22.10.2018 в удовлетворительном состоянии.
Это наблюдение иллюстрирует острое начало болезни с поражения дыхательных путей, отсутствие назофарингита, наличие бактериемии без сыпи, инфицирование субарахноидального пространства без воспалительных изменений в СМЖ.
Клинический пример 2.
Больная К., 55 лет, поступила в ИКБ № 2 18.04.2018. Заболела 13.04 остро: появились озноб, кашель, головная боль; температура тела – до 38 оС. Лечилась самостоятельно ингавирином, мукалтином. 16.04 состояние ухудшилось, температура повысилась до 39,9 оС, уровень сознания – оглушение. Бригадой скорой медицинской помощи была госпитализирована в ОРИТ Городской клинической больницы им. С.П. Боткина г. Москвы (далее – ГКБ им. Боткина) с диагнозом «внебольничная пневмония, тяжелое течение». Назначен цефтриаксон 1 г 2 раза в день внутривенно. Состояние не улучшалось, выявлена ригидность мышц затылка. После консультации инфекциониста 18.04 переведена в ИКБ № 2 с подозрением на МИ. Поступила в состоянии сопора. Сыпи нет. Менингеальных симптомов нет. Кашель с мокротой, афония. ЧД – 33 в минуту, SpO2 – 95%. ЧСС – 118 ударов в минуту, АД – 150/80 мм. рт. ст. В задненижнем отделе правого легкого дыхание жесткое, ослабленное.
Общий анализ крови: Hb – 170 г/л, лейкоциты – 17,7 х 109/л, п/я – 10%, с/я – 78%, лимфоциты – 6%, моноциты – 1%, эозинофилы – 1%.
Коагулограмма: АЧТВ – 20,9 с, ПТИ – 90%, фибриноген – 8,6 г/л. СМЖ: цитоз – 7 клеток/мкл, белок – 0,15 г/л, глюкоза – 2,9 ммоль/л.
Консультация ЛОР. Заключение: острый инфильтративный ларингит. Слизистая оболочка глотки без воспалительных изменений.
При бактериологическом исследовании крови и мазка из глотки, взятых при поступлении в ГКБ им. Боткина, выделена культура мкW (сообщено по телефону). В крови и СМЖ методом ПЦР в ИКБ № 2 обнаружена ДНК мкW. Клинический диагноз: менингококковая инфекция. Правосторонняя пневмония.
Лечение: цефтриаксон 4,0 г в сутки внутривенно, ципрофлоксацин 600 мг 2 раза в сутки внутривенно в течение 7 сут.
После контрольного рентгенологического исследования выписана 11.05.2018 в удовлетворительном состоянии.
В данном случае болезнь также началась с ларингита при отсутствии воспалительных изменений в ротоглотке и развития пневмонии. Бактериемия не сопровождалась появлением сыпи, а инфицирование субарахноидального пространства – развитием менингита.
Особый интерес представляет клинический пример 3.
Больной В., 33 года, поступил 24.04.2019. Заболел остро 20.04: температура тела – до 40,0 оС с выраженным ознобом, появилась ломота в теле. С 21.04 добавились одышка, боль в области сердца. 22.04 госпитализирован в ИКБ № 1 г. Москвы с диагнозом «внебольничная пневмония». В стационаре состояние ухудшилось, нарастали боли в груди, одышка. ЧД – 28 в минуту, ЧСС – 120 ударов в минуту, АД – 80/40 мм рт. ст.
На ЭКГ – элевация ST1, ST2, STAVL, STV2–V6. В тот же день переведен в ГКБ № 52 с диагнозом «острый инфаркт миокарда. Кардиогенный шок». Состояние при поступлении тяжелое, температура тела – 38,4 оС, в легких прослушивается жесткое дыхание, в нижних отделах – влажные хрипы. ЧД – 28 в минуту. Тоны сердца глухие, ритмичные. ЧСС – 104 удара в минуту. АД – 104/64 мм. рт. ст.
При Эхо-КГ обнаружен гидроперикард, тампонада сердца. При перикардиоцентезе эвакуировано 45 мл гнойной жидкости. Инфаркт миокарда исключен.
При рентгенологическом исследовании выявлена крупноочаговая двусторонняя нижнедолевая пневмония.
Общий анализ крови: лейкоцитоз – 24,3 х 109/л, нейтрофилы – 80,9%, тромбоциты – 186 х 109/л, общий белок – 59,5 г/л, креатинин – 133 мг/л, АЛТ – 124 Ед/л, АСТ – 85 Ед/л, КФК – 216 Ед/л, СРБ – 533,8 мг/л, фибриноген – 11,1 г/л.
Из перикардиального экссудата выделена культура менингококка (в Центральном НИИ эпидемиологии идентифицирован мкW).
24.04 больной переведен в ИКБ № 2 с диагнозом «менингококковая инфекция, менингит, пневмония». Состояние при поступлении тяжелое, пациент заторможен. Менингеальных симптомов нет, сыпи нет. Воспалительных изменений в ротоглотке нет. ЧД – 26 в минуту, ЧСС – 96 ударов в минуту, АД – 130/80 мм рт. ст. Температура тела – 38,6 оС .
При рентгенографии грудной клетки выявлена двусторонняя нижнедолевая крупноочаговая пневмония.
Консультация ЛОР. Заключение: катаральный ларингит. Воспалительных изменений слизистой оболочки глотки нет.
Общий анализ крови: Hb – 10,7 г/л, эритроциты – 3,47 х 109/л, лейкоциты – 17,7 х 109/л, нейтрофилы – 80%, лимфоциты – 14%, моноциты – 6%, тромбоциты – 266 х 109/л.
Анализ мочи: лейкоциты – 9–14 клеток/мкл, эритроциты – 19–49 клеток/мкл, белок – 0,3 г/л, бактерии – 6,3 х 103/мкл.
При биохимическом исследовании отмечена гиперферментемия: АЛТ – 114 Ед/л, АСТ – 18 5Ед/л, КФК – 216 Ед/л, ЛДГ – 518 Ед/л; СРБ – 170 мг/л, фибриноген – 10,7 г/л.
При исследовании СМЖ воспалительных отклонений не выявлено: цитоз – 7 клеток/мкл, лимфоциты – 5 клеток/мкл, нейтрофилы – 2 клетки/мкл, белок – 0,36 г/л, глюкоза – 3,2 ммоль/л.
Бактериологические исследования мазков слизистой оболочки ротоглотки, крови и СМЖ дали отрицательный результат (проводились на фоне антибактериальной терапии). При ПЦР ДНК мк W обнаружена в мазках из ротоглотки, в крови и СМЖ.
Клинический диагноз: менингококковая инфекция. Двусторонняя пневмония.Экссудативный перикардит.
Лечение: левофлоксацин 1000 мг в сутки внутривенно в 2 приема, цефтриаксон 4 г в сутки внутривенно однократно в течение 10 сут.
После контрольного рентгенологического исследования грудной клетки и Эхо-КГ выписан 19.05 в удовлетворительном состоянии.
В данном случае при наличии возбудителя в крови и СМЖ у больного тяжелой осложненной менингококковой пневмонией сыпи, менингита и признаков назофарингита не было, но имелся катаральный ларингит. Отсутствие воспалительных изменений в СМЖ при наличии возбудителя связано с тем, что инфицирование субарахноидального пространства предшествует ответной воспалительной реакции, которая в некоторых случаях может и не развиться, что подтверждено многочисленными клиническими наблюдениями [3, 5].
Эти наблюдения в сочетании с результатами обследования 92 больных ГМИ, вызванной мкW, показали, что болезнь начинается остро, с першения и болей в горле (48%), острого повышения температуры тела до 39 оС и выше, озноба, выраженной интоксикации (96%). 72% больных поступили в стационар с клинической картиной пневмонии. У всех пациентов с МИ с летальным исходом также была выявлена пневмония. У всех больных, осмотренных ЛОР-врачом, был выявлен катаральный или катарально-инфильтративный ларингит. Признаков фарингита не выявлено. В то же время, как указывалось выше, сыпь и менингеальный синдром появлялись позже, чем при МИ, вызванной мкА, В и С.
Эти данные позволяют заключить, что МИ, вызванная мкW, отличается первичным поражением дыхательных путей в виде ларингита и в дальнейшем – пневмонии, а не назофарингита, как при МИ, вызванной мкА, В и С. Лишь позже появляются типичные для генерализованной формы МИ менингококкемия и менингит. По-видимому, первичная локализация возбудителя в дыхательных путях способствует активизации механизма передачи возбудителя и является одной из причин глобального распространения МИ, вызванной мкW.
Выводы
- МИ, вызванная мкW, характеризуется острым началом, тяжелым течением и поздним появлением специфических симптомов.
- Важным клинико-патогенетическим отличием МИ, вызванной мкW, является локализация первичного очага в дыхательных путях, а не в носоглотке (назофарингит), как при МИ, вызванной мкА, В, С.
- Пневмония при МИ, вызванной мкW, сопровождается интоксикацией, бактериемией и инфицированием субарахноидального пространства.
- Больных, госпитализированных в стационар по поводу внебольничной пневмонии, целесообразно обследовать на МИ.



