За годы изучения персистирующих вирусных инфекций было получено большое количество данных, подтверждающих возможность постепенного вовлечения в инфекционно-воспалительный процесс различных органов и тканей [1]. Поражение нервной системы при инфицировании вирусами группы герпеса к настоящему времени описано как зарубежными, так и российскими специалистами [2–4]. Однако до сих пор эти исследования немногочисленны и нередко противоречивы. Одной из основных причин для сомнений при определении роли инфекционного агента остается высокая распространенность, в том числе и среди клинически здоровых лиц. По данным ВОЗ, вирусом простого герпеса 1-го типа (ВПГ-1) во всем мире инфицированы около 3,7 млрд человек (67% населения) в возрасте до 50 лет [1].
Поражения черепных нервов представляют собой группу заболеваний, которые регистрируются у пациентов в любом возрасте, зачастую имеют продолжительное, рецидивирующее течение, существенно нарушающее трудоспособность и качество жизни. Стандартная общепринятая противовоспалительная и нейротропная терапия далеко не всегда дает положительный результат.
Среди патологий черепных нервов невропатии лицевого нерва признаны самыми распространенными: их частота составляет, по разным оценкам, от 8 до 240 случаев на 100 тыс. человек в год [5–8].
В числе нозологических форм поражения VII пары черепных нервов выделяют [5, 6]:
- паралич Белла – поражение лицевого нерва неопределенной этиологии;
- синдром Рамзея Ханта – неврит, вызываемый вирусом опоясывающего герпеса;
- инфекционные невриты, сопровождающие грипп, паротит, полиомиелит и другие инфекционные процессы;
- невриты, развивающиеся вследствие хирургических операций и травм в области среднего уха и сосцевидного отростка.
По данным N. Yanagihara [9], обследовавшего в течение 20 лет более 2500 больных с поражениями лицевого нерва, первое место по распространенности занимает паралич Белла – 60% случаев. Синдром Рамзея Ханта встречается в 15% случаев, в то время как все другие причины составляют в общей сложности лишь 25% [9].
Исследователями отмечено, что паралич Белла чаще развивается после переохлаждения или на фоне различных проявлений острых респираторных заболеваний неуточненной этиологии [5], что является фактором, способствующим обострению персистирующих вирусных инфекций герпетической группы. Хорошо известна способность ВПГ-1 длительно сохраняться в тригеминальных и коленчатых ганглиях в латентном состоянии после первичного инфицирования. Реактивации вируса способствуют стресс, переохлаждение, травма, сопутствующая инфекция. Этиологическая роль ВПГ-1 при невропатии лицевого нерва была показана в ряде проведенных исследований и наблюдений [10–12]. В ходе эксперимента на биологической модели инокуляция ВПГ-1 в ухо мыши вызвала острый транзиторный неврит лицевого нерва. При декомпрессирующей операции на лицевом нерве ДНК вируса была выявлена в эндоневральной жидкости, а в латентной фазе неврита определялась у больных в коленчатом узле лицевого нерва [9]. Миграция вируса в острой фазе происходит непосредственно по нервным стволам к коже. Реактивируясь, ВПГ-1 поражает лицевой нерв, вызывая повреждение аксонов. Другие исследования [12, 13] показали, что в слюне больных с параличом Белла количество ДНК ВПГ-1 было выше, чем при синдроме Рамзея Ханта и других вариантах неврита лицевого нерва.
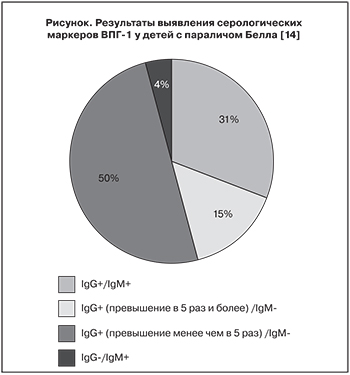 В исследовании Е.П. Деконенко и соавт. [14] для определения значения ВПГ-1 были обследованы 32 ребенка (11 мальчиков и 21 девочки в возрасте от 2 до 14 лет, средний возраст 10,8 ± 1,6 года), больных невритом лицевого нерва. Диагностировали инфекционный процесс методом иммуноферментного анализа. Образцы крови брали в среднем на 7-й день болезни – со 2-го по 20-й день с момента появления первых симптомов. Определяли уровни противогерпетических антител класса IgM (маркера острой или обострения хронической инфекции) и класса IgG (свидетельство позднего иммунного ответа на контакт с вирусом, перенесенной или хронической инфекции). Полученные результаты оказались следующими: у троих обследуемых подтвердился неврит отогенного характера, а у 29 – паралич Белла. Среди этих 29 детей лабораторный анализ выявил положительные титры герпетических антител у 26: IgM + IgG – у 8, только IgM – у 1, только IgG – у 17 (из них у 4 детей титры антител превышали верхнюю границу референсного интервала в 5 раз и более) (см. рисунок). Применение противовирусного препарата (ацикловира) дало выраженную положительную динамику [14].
В исследовании Е.П. Деконенко и соавт. [14] для определения значения ВПГ-1 были обследованы 32 ребенка (11 мальчиков и 21 девочки в возрасте от 2 до 14 лет, средний возраст 10,8 ± 1,6 года), больных невритом лицевого нерва. Диагностировали инфекционный процесс методом иммуноферментного анализа. Образцы крови брали в среднем на 7-й день болезни – со 2-го по 20-й день с момента появления первых симптомов. Определяли уровни противогерпетических антител класса IgM (маркера острой или обострения хронической инфекции) и класса IgG (свидетельство позднего иммунного ответа на контакт с вирусом, перенесенной или хронической инфекции). Полученные результаты оказались следующими: у троих обследуемых подтвердился неврит отогенного характера, а у 29 – паралич Белла. Среди этих 29 детей лабораторный анализ выявил положительные титры герпетических антител у 26: IgM + IgG – у 8, только IgM – у 1, только IgG – у 17 (из них у 4 детей титры антител превышали верхнюю границу референсного интервала в 5 раз и более) (см. рисунок). Применение противовирусного препарата (ацикловира) дало выраженную положительную динамику [14].
Научные и клинические данные, имеющиеся на сегодняшний день, свидетельствуют о высокой тропности ВПГ-1 к нервной ткани. Однако эта тема остается малоизученной, а обследование пациентов с невропатиями для определения роли инфекционного агента с последующим назначением этиотропной терапии при подтвержденном герпетическом процессе не вошло в стандарты оказания медицинской помощи и рутинную клиническую практику.
Представляем клиническое наблюдение типичной картины невропатии лицевого нерва (паралича Белла), подтверждающее роль ВПГ-1 и необходимость проведения этиотропной противовирусной терапии.
Больная Х., 27 лет, поступила в стационар с жалобами на асимметрию лица, невозможность нахмурить лоб и поднять правую бровь, зажмурить правый глаз, надуть щеку на стороне поражения, вытекание слюны из угла рта, нарушение вкуса на одной половине языка.
Считает себя больной в течение двух недель, с тех пор, когда после переохлаждения почувствовала озноб, сильную головную боль и боль в области наружного слухового прохода справа, чувство жжения в области правой щеки. Спустя 2 дня пациентка обратила внимание на асимметрию лица, эпизоды повышения температуры тела до 37,5 °С ежедневно к вечеру.
Указанную симптоматику пациентка считает рецидивом, третьим за последние 5 лет; 2 предыдущих эпизода также связывает с переохлаждением. Периодически отмечает пузырьковые высыпания на губах.
При неврологическом осмотре выявлен односторонний периферический парез мимических мышц справа, соответствующий поражению лицевого нерва. Диагноз при поступлении в неврологическое отделение: идиопатический неврит лицевого нерва (паралич Белла).
В стационаре выполнены стандартные основные и дополнительные диагностические мероприятия. В клиническом анализе крови выявлен лимфоцитоз как при поступлении (лимфоциты – 46% при нормальном уровне лейкоцитов – 5,7 х 109/л, СОЭ – 5 мм/ч), так и при выписке (лимфоциты – 47% при нормальном уровне лейкоцитов – 5,5 х 109/л, СОЭ – 4 мм/ч). В общем анализе мочи и биохимическом анализе крови патологических отклонений не обнаружено. По данным магнитно-резонансной томографии головного мозга, другая патология исключена.
Проведено лечение в соответствии с существующими на сегодняшний день стандартами. Медикаментозная терапия – преднизолон, никотиновая кислота, антиоксиданты, нестероидные противовоспалительные средства, витамины группы В (тиамина бромид, пиридоксина гидрохлорид, цианокобаламин) – была назначена в сочетании с гимнастикой мимических мышц: упражнения перед зеркалом с конца 1-й недели. Затем, со 2-й недели терапии, добавлены массаж мимических мышц, лейкопластырное вытяжение и иглорефлексотерапия.
По завершении курса лечения к концу 2-й недели пациентка считала лечение неэффективным, так как сохранялась существенная асимметрия лица. При отмене нестероидных противовоспалительных препаратов вновь беспокоили головная боль и повышения температуры тела в пределах субфебрильных значений (до 37,7 °С). Для определения дальнейшей тактики ведения, учитывая лимфоцитоз в клиническом анализе крови и неэффективность проведенной стандартной терапии, больная была направлена к инфекционисту, который назначил дополнительное обследование для уточнения вероятной инфекционной причины заболевания.
По данным иммуноферментного анализа крови, были выявлены антитела классов IgM и IgG к ВПГ-1, что свидетельствовало об обострении хронической герпетической инфекции. Назначено лечение противовирусным препаратом ацикловир в дозе 800 мг 4 раза в сутки в течение 5 дней. Витаминотерапия и лечебная гимнастика продолжены.
С 3-го дня лечения пациентка отметила постепенное снижение асимметрии лица, нормализацию температуры тела. По результатам повторного анализа крови после терапии ацикловиром отмечено отсутствие лимфоцитоза (лимфоциты – 37% при сохраняющемся нормальном уровне лейкоцитов – 5,2×109/л, СОЭ – 4 мм/ч) и антител класса IgM к ВПГ-1.
Приведенный клинический пример подтверждает, что невропатия лицевого нерва может быть обусловлена обострением хронической инфекции, вызванной ВПГ-1. Это согласуется с опубликованными данными единичных исследований, проведенных ранее [4, 7, 9–11]. О вероятной инфекционной патологии у пациентки свидетельствовали жалобы на повышение температуры тела, лимфоцитоз (по данным анализа крови) и сохранение основной симптоматики на фоне комплексной противовоспалительной, нейротропной, сосудистой и немедикаментозной терапии. Такая клиническая картина должна определять необходимость дальнейшего диагностического поиска для выявления возможной инфекционной причины. Следует учитывать, что стандартное общепринятое лечение нередко приводит к существенному улучшению состояния за счет купирования воспалительного синдрома. Однако отсутствие этиотропной терапии, направленной против возбудителя, способствует рецидивам заболевания, что нередко наблюдается у пациентов. Наш опыт применения противовирусного препарата ацикловир при параличе Белла подтверждает необходимость проведения этиотропной терапии при невропатии, развивающейся на фоне инфекционного процесса, что было рекомендовано и другими исследователями [14, 15].
Следует учитывать, что поражения лицевого нерва могут формироваться и при отсутствии явных герпетических элементов на коже и слизистых оболочках, что наблюдалось у нашей пациентки. Безусловно, есть вероятность влияния и других причин в патогенезе заболевания, в том числе при выявлении маркеров герпетической инфекции.
Заключение
Невропатия лицевого нерва (паралич Белла) может быть обусловлена обострением хронической инфекции, вызванной ВПГ-1, что диктует необходимость проведения лабораторной диагностики для определения этиологии заболевания. При подтверждении активного инфекционного герпес-вирусного процесса таким пациентам показана противовирусная терапия, которая существенно сокращает продолжительность заболевания и улучшает прогноз.



