Астраханская область (АО) – регион, уникальный по своим географическим и климатическим данным, но при этом богатый набором инфекций, циркулирующих в окружающей среде [1–4]. В последние десятилетия на территории области сформировались природные очаги эндемичных трансмиссивных инфекций: Астраханской риккетсиозной (АРЛ) и Крымской геморрагической лихорадкок (КГЛ) [5]. Известно, что АРЛ относится к группе клещевых пятнистых лихорадок, ее возбудителем является Rickettsia conorii subsp. caspia [6], тогда как возбудителем КГЛ является РНК-содержащий вирус, принадлежащий к арбовирусам, входящий в состав семейства Bunyaviridae рода Nairovirus. Согласно классификации патогенных для человека микроорганизмов, принятой в Российской Федерации, данный вирус относится ко II группе патогенности [7, 8].
По мнению отечественных специалистов, АРЛ встречаются во всех районах АО, а также на территории Южного федерального округа (ЮФО) России, распространена в бассейне Каспийского моря, по пойме р. Волги до Волгограда, включая степи Калмыкии [2]. При этом эпидемические проявления КГЛ с 1999 г. ежегодно регистрируются в субъектах ЮФО и Северо-Кавказского федерального округа (СКФО). Согласно современным данным, полупустынно-степной природный очаг КГЛ занимает обширную территорию 12 субъектов ЮФО и СКФО общей площадью 643 тыс. км2, за исключением Республик Адыгея, Северная Осетия – Алания и Чеченской Республики [8].
Известно, что трансмиссивный механизм передачи вируса КГЛ реализуется через присасывание преимущественно взрослых клещей (имаго) Hyalomma marginatum, а риккетсий АРЛ – Rhipicephalus pumilio, но возможность иных путей передачи этих возбудителей не исключается. Для обсуждаемых заболеваний характерна четко выраженная сезонность с апреля по октябрь с регистрацией наибольшего числа больных АРЛ в августе–сентябре, а КГЛ в мае–июне [1, 5].
Для этих инфекций характерен ряд схожих клинических симптомов: острое начало болезни, лихорадка, явления интоксикации, наличие первичного аффекта (ПА), регионарного лимфаденита и сыпи на коже, что затрудняет клиническую диагностику данных заболеваний и назначение необходимых лабораторных исследований в период эпидемической вспышки или при легком их течении [7].
Цель исследования – сравнительный анализ клинико-эпидемиологических особенностей АРЛ и КГЛ.
Материалы и методы
В исследование были включены 104 больных АРЛ (1-я группа) и 73 больных КГЛ (2-я группа) среднетяжелого течения. Обследование проводили на базе ФГБОУ ВО «Астраханский государственный медицинский университет» Минздрава России и Областной клинической инфекционной больницы им. А. М. Ничоги (ОИКБ им. А. М. Ничоги) г. Астрахани. У всех больных диагноз был подтвержден методом ПЦР. Молекулярно-генетические исследования у пациентов с АРЛ выполняли на базе клинико-бактериологической лаборатории ОИКБ им. А. М. Ничоги, а у больных КГЛ – в ФБУЗ «Центр гигиены и эпидемиологии в Астраханской области». Сравниваемые группы были сопоставимы по возрасту, срокам поступления в стационар и тяжести заболевания.
Статистическую обработку результатов осуществляли с помощью пакетов программ Microsoft Office Excel 2007 (Microsoft, США), STATISTICA 5.5 (StatSoft Inc., США), BIOSTAT 2008 Professional 5.1.3.1. Достоверность различий в группах сравнения оценивали при постоянно выбранном уровне p < 0,05.
Результаты
 Для сравниваемых инфекционных патологий общими были данные эпидемиологического анамнеза: пребывание в гиперэндемичной зоне, проживание в сельской местности, сезонность и присасывание или контакт с клещами (рис.1) [7]. Фактором риска развития этих заболеваний является длительный контакт с зараженными животными, а к группам риска относятся представители определенных профессий: ветеринары, охотники, животноводы и работники сельского хозяйства [1].
Для сравниваемых инфекционных патологий общими были данные эпидемиологического анамнеза: пребывание в гиперэндемичной зоне, проживание в сельской местности, сезонность и присасывание или контакт с клещами (рис.1) [7]. Фактором риска развития этих заболеваний является длительный контакт с зараженными животными, а к группам риска относятся представители определенных профессий: ветеринары, охотники, животноводы и работники сельского хозяйства [1].
84,2% больных КГЛ и 32,2% больных АРЛ была лицами трудоспособного возраста, средний возраст составил 43,9 ± 0,2 года. Распределение больных АРЛ по половому признаку было примерно равным, тогда как среди пациентов с КГЛ мужчины составляли 70,6%, женщины – 29,4%.
Срок с момента констатации контакта пациентов с клещами до появления первых симптомов заболевания, когда происходило формирование ПА в месте присасывания клеща, при АРЛ варьировал от 4 до 15 сут., при КГЛ – от 12 ч до 15 сут. Регионарный лимфаденит в сочетании с ПА чаще встречался у больных АРЛ в паховой (14,1%) и в подмышечной (11,8%) областях. Наши наблюдения показали, что основным местом локализации ПА в 1-й группе были закрытые участки тела: паховая (15%) и подмышечная (12,2%) области, волосистая часть головы (3,9%) и передняя поверхность брюшной стенки (2,6%). ПА во 2-й группе выявили в 44% случаев с преимущественной локализацией на нижних конечностях и туловище. Разрешение ПА при КГЛ происходило через 9,5 ± 1,1 дня бесследно или с образованием точечной поверхностной атрофии на месте отторгнувшейся корочки, при АРЛ – через 9,9 ± 1,1 дня с пигментацией ареола [1, 9].
Экзантема является характерным симптомом обеих инфекций, ее появление на кожных покровах больных определяло переход болезни в период разгара при АРЛ и в геморрагический период при КГЛ. В отличие от КГЛ сыпь при АРЛ была обильная, локализующаяся на коже туловища и конечностях, нередко включая ладони и подошвы. Кроме того, сыпь при АРЛ носила в основном полиморфный характер в виде розеол, папул и только в отдельных случаях – петехий [1]. Экзантема при КГЛ представляла собой преимущественно петехиальные элементы с локализацией на симметричных зонах туловища и конечностей фиолетового или ярко-красного цвета. Реже наблюдалось слияние розеол с образованием на передних и боковых отделах туловища обширных эритематозных участков округлой или неправильной формы. При этом за 1–2 дня до появления сыпи или одновременно с ней обнаруживались кровоизлияния на языке, энантема на слизистой оболочке мягкого и твердого неба [2].
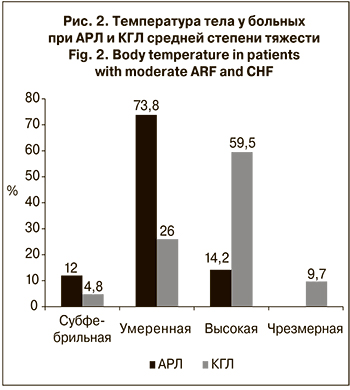 Обе лихорадки начинались остро с внезапного подъема температуры тела до 38,7–40,0 оС, которое сопровождалось чувством жара и потливостью. Для больных КГЛ была свойственна высокая степень лихорадки, для АРЛ – преимущественно умеренная степень пирексии (рис. 2). Лихорадочная реакция в обеих группах в большинстве случаев – ремиттирующая (84,2 и 68% соответственно), реже – постоянная или неправильная при АРЛ (15,8 %) и «двугорбая» при КГЛ (32%). Во 2-й группе у 32,6% больных наблюдался «врез температурной кривой», когда на 3–5-е сутки болезни температура кратковременно снижалась до нормальных значений, а затем вновь повышалась. Данный факт совпадал с появлением геморрагических элементов на кожных покровах.
Обе лихорадки начинались остро с внезапного подъема температуры тела до 38,7–40,0 оС, которое сопровождалось чувством жара и потливостью. Для больных КГЛ была свойственна высокая степень лихорадки, для АРЛ – преимущественно умеренная степень пирексии (рис. 2). Лихорадочная реакция в обеих группах в большинстве случаев – ремиттирующая (84,2 и 68% соответственно), реже – постоянная или неправильная при АРЛ (15,8 %) и «двугорбая» при КГЛ (32%). Во 2-й группе у 32,6% больных наблюдался «врез температурной кривой», когда на 3–5-е сутки болезни температура кратковременно снижалась до нормальных значений, а затем вновь повышалась. Данный факт совпадал с появлением геморрагических элементов на кожных покровах.
У большинства пациентов повышение температуры сопровождалось ознобом, который достоверно чаще регистрировали во 2-й группе, однако у больных 1-й группы этот симптом сохранялся в 1,9 раза дольше (p < 0,05; см. таблицу).
Одним из постоянных симптомов у больных в обеих группах с практически одинаковой частотой регистрации стала головная боль, которая в основном имела диффузный характер (68,8 и 95,1% соответственно). Реже она была сосредоточена в лобно-височной или затылочной области и усиливалась во время подъема температуры. Было выявлено, что у пациентов 2-й группы продолжительность головной боли была в 1,6 раза меньше, чем у больных 1-й группы.
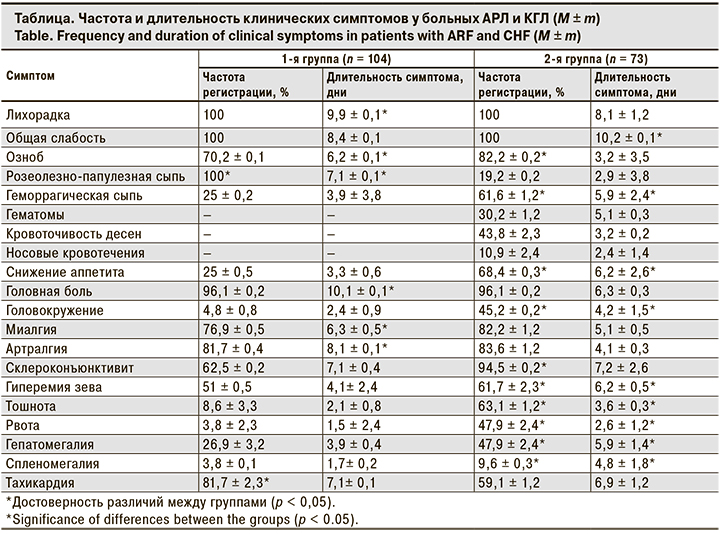
Как при АПЛ, так и при КГЛ часто регистрировали миалгию и артралгию. Во 2-й группе в 59,2% случаев миалгию регистрировали в поясничной области, реже – в верхних (12,2%) и нижних конечностях (28,6%). В 1-й группе у больных миалгию чаще отмечали в икроножных (60,2%) и бедренных (22,6%) мышцах, при этом в 84% случаев боли носили умеренный характер. Однако на высоте лихорадки интенсивность миалгии у 2,6% больных АРЛ была настолько выраженной, что у них изменялась походка: она стала напоминать «обезьянью». Артралгия у пациентов в обеих группах проявилась в виде общей ломоты во всем теле.
Проявлениями нарушения кровообращения у пациентов 1-й группы являлись тахикардия и повышение систолического АД, тогда как во 2-й группе регистрировали брадикардию, приглушенность тонов сердца и артериальную гипотонию. У некоторых больных КГЛ частота пульса не соответствовала повышению температуры тела (относительная брадикардия), реже достигая абсолютной брадикардии, что согласуется с данными ряда клиницистов [7].
Признаки склероконъюнктивита в виде покраснения слизистой оболочки конъюнктивы и инъецированности сосудов на слизистой оболочке склер наблюдались в обеих группах, но во 2-й группе они проявлялась в 1,5 раза чаще (р < 0,05).
У больных в обеих группах наблюдалась гиперемия слизистой оболочки задней стенки глотки, язычка и дужек мягкого неба умеренной яркости, но во 2-й группе она отмечалась достоверно чаще и была в 1,5 раза продолжительнее, чем в 1-й (р < 0,05).
Симптоматика дисфункции ЦНС и ее вегетативных отделов у пациентов 1-й группы отличалась скудностью: больные предъявляли жалобы на тяжесть в голове, головокружение, ухудшение сна и аппетита. Во 2-й группе 78,9% пациентов были заторможены, при разговоре у них наблюдалась замедленность речи. Такие симптомы, как головокружение, тошнота и рвота у них проявлялись чаще, а продолжительность этих клинических проявлений была дольше в 1,7 раза.
Проявления геморрагического синдрома, обусловленные патологическими изменениями гемостаза, выявляли в обеих группах. Так, у пациентов 1-й группы он был представлен петехиями, появляющимися на 5–6-й день болезни в центре розеол. Они носили вторичный характер с локализацией на нижних (30,2%) и верхних (26,2%) конечностях, а также на передних и боковых поверхностях туловища, бедрах и ягодицах. При этом увеличение диаметра этих элементов до 0,3 см отмечали в 54,2% случаев, а интенсивность их проявления зависела от степени лихорадки.
В отличие от пациентов 1-й группы у больных 2-й группы гемокоагуляционные нарушения проявлялись не только появлением геморрагических элементов сыпи на поверхности кожи и слизистых оболочек, но и возникновением у них бесполостных и полостных кровотечений. Бесполостные кровотечения были представлены кровоточивостью десен, посттравматическими и постинъекционными кровоподтеками, которые проявлялись на 6–7-й день заболевания и продолжались до 4,1 ± 0,2 сут. Среди полостных кровотечений были зафиксированы носовые кровотечения, сопровождающиеся в 2,6% случаев как сукровичными, так и обильными выделениями.
Основные жалобы на снижение аппетита, тошноту и рвоту указывали на вовлечение в инфекционный процесс пищеварительной системы, при этом пациенты 2-й группы предъявляли их чаще, а сами симптомы были более продолжительными. Гепатомегалию во 2-й группе наблюдали также в 1,8 раза чаще, и продолжалась она в 1,5 раз дольше (p < 0,05), чем в 1-й группе. При этом у 28,4% пациентов с КГЛ печень была эластичной консистенции, умеренно болезненная
У больных 2-й группы увеличение селезенки выявляли в 2,5 раза чаще, и продолжалось оно в 2,8 раза дольше (p < 0,05).
Заключение
В ходе проведенного анализа у больных АРЛ и КГЛ были выявлены достоверные отличия в выраженности и длительности клинической симптоматики. При АРЛ наблюдались продолжительная лихорадка, озноб, головная боль, миалгия и артралгия, а при КГЛ превалировали такие симптомы, как головокружение, диспепсические расстройства (снижение аппетита, тошнота, рвота), склероконъюнктивит и гепатоспленомегалия (р < 0,05). В отличие от АРЛ у больных КГЛ геморрагический синдром проявлялся не только появлением геморрагических элементов сыпи на поверхности кожи и слизистых оболочек, но и возникновением у них бесполостных (кровоточивость десен, постинъекционные и посттравматические кровоподтеки) и полостных (носовые) кровотечений, что свидетельствует о связи их генеза с нарушениями в системе гемостаза. Данная точка зрения согласуется с мнением ряда исследователей [9].
Сравнительный анализ клинико-эпидемиологических особенностей АРЛ и КГЛ необходим для своевременной постановки диагноза, проведения адекватной этиотропной и патогенетической терапии с целью профилактики развития осложнений, что в перспективе может способствовать снижению летальности от данных заболеваний.
* * *
Исследование выполнялось в рамках государственного задания Минздрава России научно-исследовательской, опытно-конструктивной и технологической работ «Современные клинико-лабораторные особенности клинического течения арбовирусных инфекций» № АААА-А18-118020190038-1 от 01.02.2018 г.



